
「医療費2025年問題」への警鐘と対策
政治・外交 経済・ビジネス 社会- English
- 日本語
- 简体字
- 繁體字
- Français
- Español
- العربية
- Русский
後期高齢者の年間医療費は平均の3倍
2025年に日本の国民皆保険(公的医療保険)制度は大きな転換点を迎える。この年には、日本の人口動態中の最大集団である団塊の世代(1947~49年生まれ)の全員が75歳以上、つまり「後期高齢者」となる。国民皆保険の持続可能性の観点からみた「2025年問題」である。この問題にどう対応すべきか。
公的医療保険では、75歳に後期高齢者医療制度に加入する。後期高齢者の1人当たり年間医療費は約92万円で、国民平均(約30万円)の約3倍である。75~79歳の一人当たり年間医療費だけ見ても約78万円と国民平均の2・6倍である。また、公的介護保険では、要介護認定率が75歳頃から上がり始める。その結果、医療費や介護費用は急増する。厚生労働省の推計によると、医療給付費は2012年度(予算ベース)の35・1兆円から2025年には1・5倍の54・0兆円に、介護給付費は2012年度の8・1兆円から2025年度には2・4倍の19・8兆円にまで増加する。(※1)
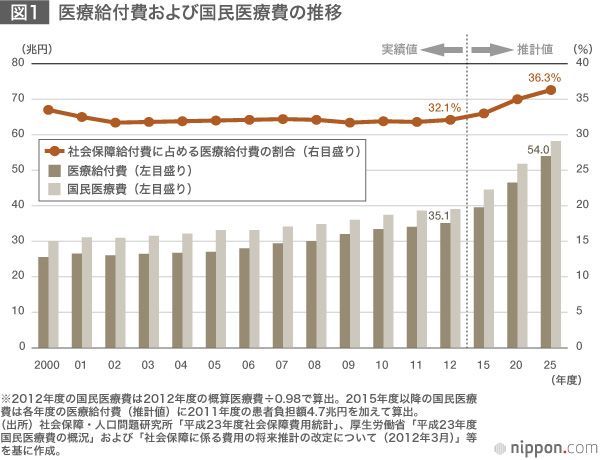
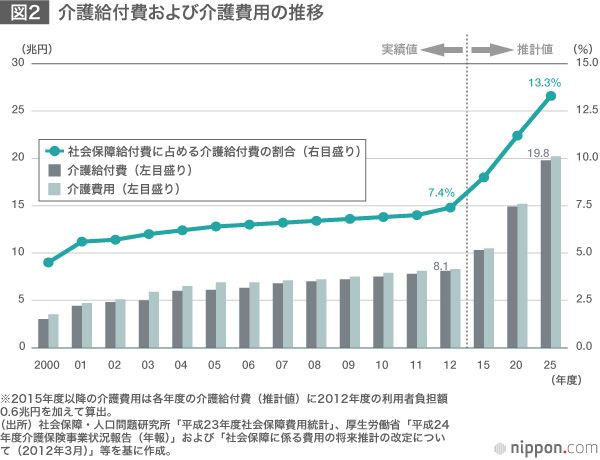
国民皆保険の財政面に焦点を絞ると、このような医療費増加に対する即効性のある対策としては、国民負担(税・保険料)の増加、給付の引き下げ(自己負担割合の引き上げ、保険対象範囲の縮小)、あるいは、両方の組み合わせが考えられる。しかし、これらはすべて国民の負担につながるものであり、限度がある。そこで、国は発症・重症化予防やムダな医療費の削減等(※2)を通じた医療費抑制に力点を移そうとしている。以下で、今後、政策として俎上に挙がってくるであろう、生活習慣病の予防やがんの早期発見・治療を通じた医療費抑制にテーマを絞って、その現状と課題について整理してみる。
メタボの解消・予防――将来の医療費抑制のカギ
内臓脂肪型肥満に加えて、高血糖、高血圧、脂質異常のうちいずれか2つ以上を併せ持った状態をメタボリックシンドローム(以下、メタボ)という。メタボはそれを放置することで重症化し、脳血管障害や糖尿病などの生活習慣病にまで進展する可能性がある。したがって、メタボの解消・予防により生活習慣病の芽を摘むことが重要である。厚生労働省の調査結果によれば、40~74歳では、男性の2人に1人、女性の5人に1人がメタボ該当者か予備群である。
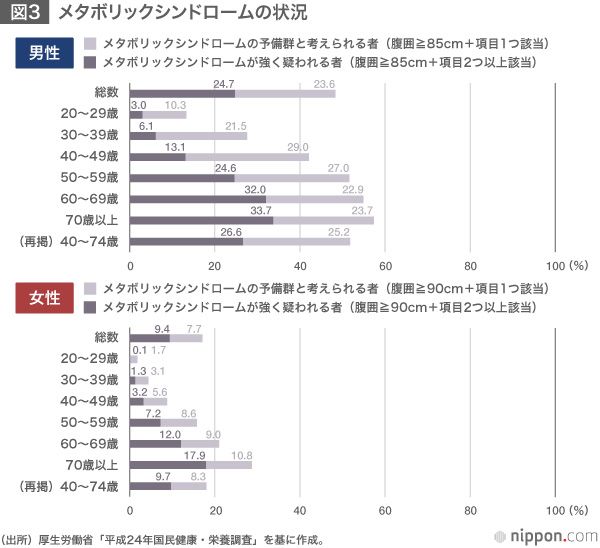
生活習慣病の発症予防だけでも多額の医療費抑制効果はあるが、メタボ解消や予備群のメタボ予防によっても医療費を抑制することができる。厚生労働省の調査結果によれば、メタボと判定された人の年間医療費はその他の人に比べ平均で9万円高い(※3)。メタボ解消・予防による医療費抑制効果については政府による試算が公表されていないため、2012年10月の人口データを元に試算してみると、計算上はメタボ解消により最大約9,600億円の医療費削減、メタボ予防により最大約8,800億円の医療費抑制が可能になる。
メタボ解消・予防の第一歩は「特定健診」、受診率向上が課題
それでは、どうすればメタボは解消・予防できるのか。まず、メタボに着目した健診である「特定健診」(40~74歳が対象)を受診し、自らの健康状態を確認することが重要である。特定健診の受診率は実施が義務付けられた2008年度の38・9%から2012年度は46・2%にまで向上したものの、国が設定した2017年度までの努力目標70%と比較すると、まだ改善の余地は十分ある。
保険者別の受診率実績(2012年度)では、大企業のサラリーマンなどが加入する健保組合は70・1%と高い一方で、市町村国保は33・7%と低い。大企業のサラリーマンは職場で受診する定期健診の中に特定健診が組み込まれているため、健保組合の受診率は高いと考えられる。それでは、なぜ市町村国保の受診率は低いのか。ある調査(※4)結果によれば、特定健診未受診の理由の上位は、「医師受診中」「健康だから」「時間の都合がつかない」であった。
特定健診の受診率向上には、現在、多くの市町村が取り組んでおり、成功事例も増えてきている。その中の1つが山梨県甲州市の取り組みである。甲州市の国保における2008年度の特定健診受診率は全国平均より低い30・9%であったが、甲州市医師会との連携による個別医療機関健診の導入(従来は集団健診中心)、集団健診回数の増加、医療機関での受療データ(血液検査データ等)の特定健診データとしての活用などにより、2012年度の受診率は全国平均より高い49・8%にまで向上した。
表 特定健康診査・特定保健指導の実施率および2017年度までの目標(保険者種類別)
| 特定健康診査実施率 | 特定保健指導実施率 | ||||
|---|---|---|---|---|---|
| 2017年度までの目標 | 2012年度実績 | 2017年度までの目標 | 2012年度実績 | ||
| 全体 | 70.0% | 46.2% | 45.0% | 16.4% | |
| 国保 | 市町村 | 60.0% | 33.7% | 60.0% | 19.9% |
| 組合 | 70.0% | 42.6% | 30.0% | 9.5% | |
| 協会けんぽ | 65.0% | 39.9% | 30.0% | 12.8% | |
| 健保組合 | - | 70.1% | - | 18.1% | |
| 単一 | 90.0% | 72.6% | 60.0% | 22.5% | |
| 総合 | 85.0% | 65.2% | 30.0% | 9.6% | |
| 共済組合 | 90.0% | 72.7% | 40.0% | 13.7% | |
| 船員保険 | 65.0% | 38.9% | 30.0% | 6.3% | |
(出所)厚生労働省「平成24年度特定健康診査・特定保健指導の実施状況について」等を基に作成
「特定保健指導」の実施率向上も課題
次に、メタボ解消で大事なのは、特定健診の結果、一定以上の生活習慣病発症リスクがあると判定された場合、保険者による「特定保健指導」を受け、生活習慣を改善することである。
特定保健指導も特定健診と同様、2008年度から実施が義務付けられているが、2012年度の実施率は16・4%と2017年度までの努力目標45%にほど遠い。ある国保加入者を対象にした調査(※5)結果によれば、特定保健指導未利用の理由のトップは、「自分で改善することが可能だから」であった。特定保健指導の有効性や意義が十分認識されていないのではないだろうか。特定保健指導の実施率向上策については、市町村国保を含めた保険者全体が模索中であるが、成功事例(※6)も出始めている。また、保険者のインセンティブの観点からは、費用対効果、つまり、特定保健指導に要する費用以上の医療費削減効果が明らかであることが必要であるが、既に費用対効果があるような特定保健指導の事例(※7)や研究成果(※8)も存在する。
IT機器を活用した健康状態の「見える化」によるメタボ改善
メタボ解消・予防について、最近、企業や健保組合等によるIT機器を活用した取り組みが注目されている。たとえば、ある健保組合では、特定保健指導の対象者等がインターネットを通じてあらかじめ決められた減量メニューの実施有無や体重(100g単位)を記録し、その情報を元に管理栄養士などの支援者が電子メールを通じて生活習慣改善に向けたアドバイスを行うプログラムに取り組んでいる。同プログラムでは、減量の成功体験が生活習慣の改善につながっている。2013年3月末時点の同プログラムの継続率は9割以上で、メタボ該当者の7割以上がメタボを解消した。また、参加者の年間医療費は平均で2万円低くなった。
成人の5人に1人が糖尿病または予備群
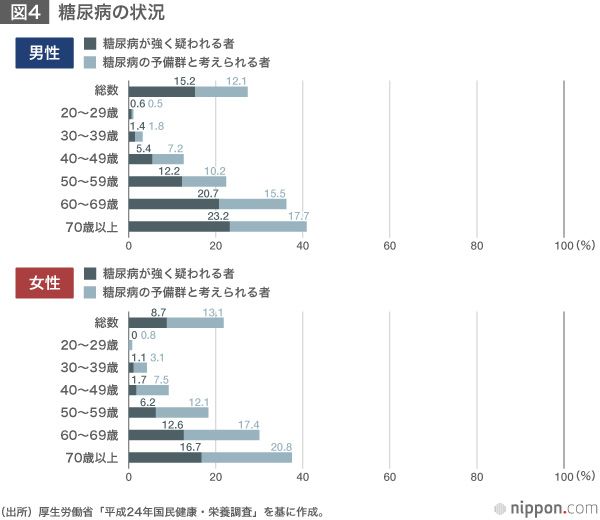
メタボ該当者がメタボを放置しておくと糖尿病の発症リスクが高まる。糖尿病が発症し、放置しておくと、合併症につながり、さらには心筋梗塞、脳梗塞、人工透析、失明にまで重症化する可能性がある。また、近年の研究で、糖尿病は認知症の発症リスクを高めることも分かってきた。したがって、糖尿病の重症化予防は重要である。厚生労働省の調査結果によれば、成人の5人に1人が糖尿病患者か予備群である。
糖尿病が重症化し、人工透析を導入することになった場合、年間医療費は500万円かかると言われている。2013年の日本透析医学会の調査(※9)結果では、1年間の糖尿病性腎症の透析導入患者数は約1・7万人である。糖尿病重症化予防の取り組みにより全患者の透析導入を防止できると仮定すると、計算上年間800億円以上の医療費を抑制できることになる。
注目されるレセプト・健診データを活用した重症化予防
糖尿病の重症化予防について、最近、レセプト(診療報酬明細書)データおよび健診データを活用した取り組みが注目されている。この代表例が広島県呉市の取り組みである。呉市は、まず、国保加入者のレセプト・健診データを分析し、人工透析へ移行するリスクが高い糖尿病患者を抽出した。その後、保健指導実施会社の保健師などが、主治医と連携して、対象者に食事・運動・服薬などについてきめ細かく指導した。
その結果、2010年度に指導対象となった50人中、通常は1割となる人工透析への移行者がゼロであった。国はこのようなレセプト・健診データなどのデータを活用した保健事業を「データヘルス」と呼び、2014年度から積極的に推進している。
がんは2人に1人が一生のうちにかかる病気
国立がん研究センターの推計(※10)によれば、2人に1人は一生のうちにがんと診断される。ただ、がんの発生原因の半分以上が喫煙や食事といった生活習慣によるもので、男性のがんの約6割、女性のがんの約3割が予防できる(※11)ことが分かっている。したがって、まずは、一人ひとりが生活習慣の改善などによりがんを予防することが重要である。また、万一、がんにかかったとしても、早期に発見されれば、進行がんに比べて、生存率が高くなるだけでなく医療費も抑制できる。この早期がんの発見には定期的にがん検診を受診することが有効であるとされている。
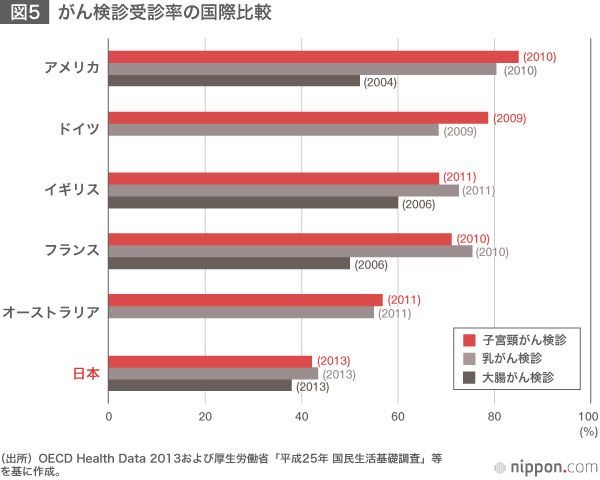
日本のがん検診受診率はOECD加盟国の中で最低レベル
しかし、日本のがん検診受診率は40%前後であり、他のOECD(経済協力開発機構)主要加盟国の50~80%台と比べても低く、課題の一つとなっている。2012年6月に策定された「がん対策推進基本計画」では、2016年度までの受診率目標を50%としているが、目標達成は容易ではない。
受診率を上げるためにはどうすればよいか。東京都の調査(※12)結果によれば、職域検診と市町村での住民検診ががん検診の受診機会として大きなウェイトを占めており、これらの受診率向上ががん検診全体の受診率向上につながると考えられる。職域検診については、就労時間中に受診できることや産業医・産業保健師等の専門スタッフが関与していることが受診率向上にプラスに働く(※13)ことが分かっている。また、住民検診の受診率向上には、郵送物を通じた個別受診勧奨および再勧奨などが効果的である(※14)ことが分かってきた。
国民医療費の増加を抑制するためには、国民一人ひとりが若い頃から健康づくりに取り組む(発症予防)とともに、定期的に健診やがん検診等を受診し、有所見項目があれば、すぐに対応する(重症化予防)ことが重要である。その結果、高齢になっても元気で、介護費用の増加も抑制することができる。国・保険者・医療機関・企業等は、これまで効果的であった取組事例や研究結果等を参考にしながら、一体となって知恵を絞り、国民全体の予防の取り組みのきっかけとなる仕組みを作り、推進することで2025年を乗り切っていくべきである。
カバー写真=後期高齢者の医療費“爆発”が目の前に迫っている(提供・時事)
(※1) ^ 医療給付費は国民医療費から自己負担額を除いた額。また、介護給付費は介護費用から自己負担額を除いた額。
(※2) ^ ここでいう「ムダな医療費の削減等」には、後発医薬品の普及、必要のない重複受診・頻回受診の防止、医療機関や患者による不正受給の防止、医療費無料化等に起因する安易な受診の抑制などが含まれる。詳細は国際公共政策研究センターCIPPS Information 第70号「どうやったら国民医療費の増加を抑制できるか」(2014年1月31日)に記載。
(※3) ^ 厚生労働省保険局調査課「医療費の見通しの推計方法について」(2012年8月6日)P6および厚生労働省「社会保障審議会医療保険部会における主な議論に関する参考資料」(2013年5月29日)P10
(※4) ^ 厚生労働科研「未受診者対策を含めた健診・保健指導を用いた循環器予防のための地域保健クリティカルパスの開発と実践に関する研究」 (研究代表者:慶應義塾大学医学部岡村智教教授)
(※5) ^ 東京都練馬区 区民生活事業本部 区民部 国保年金課「特定健康診査・特定保健指導等の分析報告書」(2014年3月)
(※6) ^ 例えば、東京都八王子市の特定保健指導の2008年度の実施率は17・8%であったが、①土日も含めた毎日の実施および要望による17時以降の実施、②選択可能な複数の実施場所の設定、③個別性のある利用勧奨通知発送および電話勧奨、などの取り組みにより2010年度の実施率は21・9%にまで向上した。
(※7) ^ あいち健康の森健康科学総合センター 津下一代「特定保健指導のエッセンス 実践者のためのマニュアル」
(※8) ^ 大阪府「(第1期)大阪府医療費適正化計画実績に関する評価」(2013年12月)
(※9) ^ 日本透析医学会「図説 わが国の慢性透析療法の現況(2013年12月31日現在)」
(※10) ^ 国立がん研究センターがん対策情報センター「がん情報サービス」ウェブサイト内「最新がん統計」
(※11) ^ 国立がん研究センター「科学的根拠に基づく発がん性・がん予防効果の評価とがん予防ガイドライン提言に関する研究~日本におけるがんの原因」(2011年10月3日)
(※12) ^ 東京都福祉保健局「平成20年度 東京都がん検診実態調査報告書」(2009年5月27日)
(※13) ^ がん検診受診率の現状及びがん検診推進の取り組みに関する実態調査シンポジウム発表資料(2013年3月25日)
(※14) ^ 東京都福祉保健局「平成22年度 東京都がん検診受診率向上事業取組事例報告書」