
【京都大学】日本生まれのiPS細胞の研究拠点「CiRA(サイラ)」
科学 技術- English
- 日本語
- 简体字
- 繁體字
- Français
- Español
- العربية
- Русский
どんな細胞にもなる「iPS細胞」
ほんの少しだけ切り取ったヒトの皮膚細胞に特定の4つの遺伝子を入れると、その皮膚細胞は全く別の形の細胞となり、ほぼ無限に増殖するようになる。ここで誕生した細胞は、骨や心臓、神経、肝臓、血液など、どんな細胞や臓器にも分化できる能力を持つ。これが京都大学の山中伸弥教授が2006年に世界で初めて開発した人工多能性幹細胞「iPS(induced pluripotent stem cell)細胞」だ。
 iPS細胞研究棟内4階のオープンラボの様子。完全にオープンな研究環境で、日常的に分野横断的な研究が進んでいる。(撮影:2010年6月 京都大学iPS研究所)
iPS細胞研究棟内4階のオープンラボの様子。完全にオープンな研究環境で、日常的に分野横断的な研究が進んでいる。(撮影:2010年6月 京都大学iPS研究所)
iPS細胞の最大の特徴は、ほぼ無限に増殖し、どんな細胞にでも分化できる点にある。この仕組み自体は、受精卵が増殖・分化してさまざまな細胞・臓器を形作ったり、傷を負ったときに皮膚や血管が再生したりするのと同じ。他の細胞に変化する能力を持つ「幹細胞」を人工的に作り出し、増殖・分化しながらさまざまな細胞や臓器へと成長させていく。
同様の多能性幹細胞としてはES細胞が知られているが、受精卵の胚から作られるES細胞には倫理的問題が指摘されている。その点、成人の体細胞(生殖細胞以外の細胞の総称)から作ることができるiPS細胞には倫理的問題がなく、山中教授が考案した体細胞を多能性幹細胞に変化させる技術ならば、高効率かつ容易にiPS細胞を作り出すことができる。現時点では、iPS細胞を移植した後の免疫拒絶反応や腫瘍形成などの課題がある。しかし、こうした問題をクリアして安全性を確認できれば、幅広く臨床応用されるものとして大いに期待されている。
もっとも期待が高いのが再生医療への応用だ。たとえば重度の心臓疾患を持つ人ならば、自分の皮膚細胞からiPS細胞を作り出し、そこから心筋細胞に増殖・分化させて移植する。これならば自分の細胞から作ったものなので拒絶反応も少ないだろう。また、iPS細胞を使って病気を再現した細胞や臓器を使った難治性疾患の原因解明や創薬にも期待が寄せられている。
ヒトiPS細胞から血小板を作製
iPS細胞の研究拠点である京都大学iPS細胞研究所「CiRA(サイラ)」は、「初期化機構研究部門」「増殖分化機構研究部門」「臨床応用研究部門」「規制科学部門」という4つの研究部門に分かれ、研究を進めている。その中の一つである「臨床応用研究部門」の江藤浩之研究室では、主にiPS細胞から各種血液細胞を誘導する技術を研究。iPS細胞から大量の血小板を作製する方法を開発した。
血小板は皮膚や血管が傷ついたときに傷口をふさいでかさぶたとなり、出血を止める役割を果たす。血小板減少に対する治療では血小板製剤による輸血が有効だ。しかし、血小板は非常に失活(活性が失われること)しやすいため、現在の技術では採取後たった4日間しか保存できず、需要と供給のバランスがとれていない地域もある。また、繰り返し輸血することで抗血小板抗体(多くが血小板製剤に発現している他人のHLA(※1)に対する抗体)が産生され、免疫学的拒絶反応により輸血した血小板が急速に排除される恐れもある。
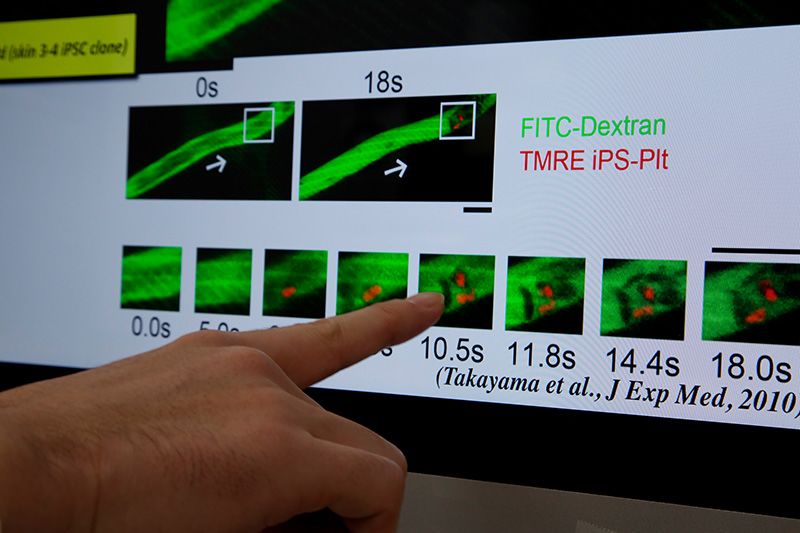 ヒトiPS細胞から作った血小板をマウス生体内に輸血。レーザー照射により血管内皮に傷をつけると、ヒトiPS細胞由来血小板が傷ついた部分に集まり血栓を形成した。
ヒトiPS細胞から作った血小板をマウス生体内に輸血。レーザー照射により血管内皮に傷をつけると、ヒトiPS細胞由来血小板が傷ついた部分に集まり血栓を形成した。
「人工的に血小板を作れるようになれば、安定供給が難しい献血だけに依存する必要がなくなります。しかも、自分の体細胞から作ったiPS細胞由来の血小板なら、免疫学的拒絶反応などの問題もクリアできます」と話すのは高山直也・特定拠点助教。かつて血液内科医として臨床の現場で治療にあたっていた高山氏だけに「試験管内で血小板が作れれば」という思いは強い。
高山氏は以前からES細胞などの多能性幹細胞と血液細胞の研究に取り組んできた。今回は皮膚細胞から作ったiPS細胞で血小板の元になる巨核球細胞を作製、そこから血小板を得ることに成功した。さらに、レーザーで血管に傷をつけておいたマウスに、ヒトiPS細胞由来の血小板を輸血したところ、傷つけた部分に血小板が集まって血栓ができてきちんと機能することを確認した。
臨床応用に向けたステップ
「iPS細胞には腫瘍形成のリスクがあることが知られています。しかし、核を持たない血小板や赤血球は腫瘍になることはありませんし、放射線を照射して他の細胞の増殖を防いでから輸血すればかなり安全に使えます。そういう意味でも、iPS細胞における血液分野の研究はかなり臨床応用に近いところにいるといえるでしょう」
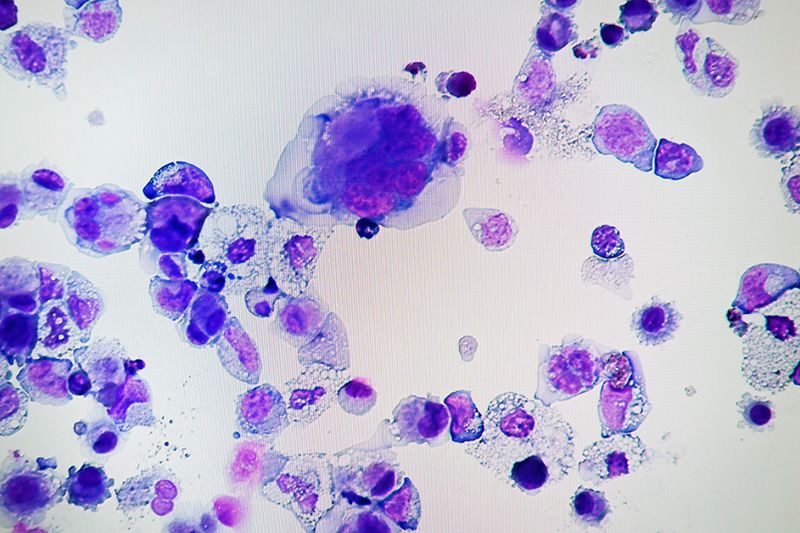 ヒトiPS細胞から作製した巨核球(撮影:京都大学iPS研究所 高山直也助教)
ヒトiPS細胞から作製した巨核球(撮影:京都大学iPS研究所 高山直也助教)
実際に臨床応用するにはかなり大量の血小板が必要になるため、安定した品質の血小板を、より効率的に作り出す手法を開発中だと話す高山氏。将来的にはiPS細胞から血液細胞の元となる造血幹細胞を作り出し、難治性血液疾患の治療などに役立てたいという。
 ES細胞でも同様の血小板作製は可能だが、複数の細胞株を容易に樹立できるiPS細胞のほうが、血小板産生に適したiPS細胞を選別しやすく、効率よい血小板製剤作製につながる。
ES細胞でも同様の血小板作製は可能だが、複数の細胞株を容易に樹立できるiPS細胞のほうが、血小板産生に適したiPS細胞を選別しやすく、効率よい血小板製剤作製につながる。
「CiRAではかなり基礎的な研究から私たちのような臨床に近い研究、さらに医療用のiPS細胞を予めストックしておく構想までを研究対象とし、オープンラボという形で分野の垣根なく研究しているのが最大の魅力です。自分は血液をターゲットにしていますが、他の臓器をターゲットとする研究者や基礎系の研究者から研究のヒントとなるアイデアをもらうことも多々ありますし、日々大いに刺激を受けています」
「効率よく血小板を産生するiPS細胞の情報を基に、大量血小板作製にも着手している」と語る高山氏。
iPS細胞の基本技術については、ヨーロッパに続いてアメリカでも特許が認められ、実用化に向けた準備も進められている。ヒトiPS細胞から神経や心筋などの分化に成功したとの報告も相次ぐなど、これからのiPS細胞研究の発展に目が離せない。
取材・文=牛島 美笛
撮影=ハンス・サウテル
(※1) ^ HLA;Human Leukocyte Antigen
体中のほぼすべての細胞に発現していて、組織適合性抗原(免疫反応における自己の細胞の証明)として働いている。細胞移植時にHLA型は重要な役割を果たす。HLAの一致しない細胞は非自己と認識され、免疫系で排除されやすくなる。