
【オリンパス】内視鏡で世界一のシェアを誇る
科学 技術・デジタル 暮らし- English
- 日本語
- 简体字
- 繁體字
- Français
- Español
- العربية
- Русский
長足の進歩を遂げた内視鏡治療
消化器内視鏡(以下、内視鏡)は、柔軟に曲がる管を患者の口や肛門から挿入して、胃や大腸といった臓器の中を観察する医療機器。軟性鏡とも呼ばれる。現在の主流は、先端にCCDイメージセンサーを備え、モニタ画面で映像を見られる「ビデオスコープシステム」と呼ばれるタイプだ。
 わずか数ミリの先端に診断と治療のための機能を凝縮:内視鏡スコープの先端には、レンズ、CCD、ライトがある。ライトが二つあるのは、処置具の影が出ないための工夫。処置具を挿入するチャネルと呼ばれる穴が挿入部全体を貫通しており、その穴から体液などを吸引することも可能。
わずか数ミリの先端に診断と治療のための機能を凝縮:内視鏡スコープの先端には、レンズ、CCD、ライトがある。ライトが二つあるのは、処置具の影が出ないための工夫。処置具を挿入するチャネルと呼ばれる穴が挿入部全体を貫通しており、その穴から体液などを吸引することも可能。
「内視鏡の強みは、患部をリアルタイムに観察するだけでなく、治療も行えることです」と、オリンパスメディカルシステムズ・広報ブランドチームリーダーの山岡正雄氏(以下、同氏)。内視鏡には、直径が約2~3mmほどのチャネルと呼ばれるトンネルが貫通しており、ここに様々な処置具を挿入して治療を行う。癌やポリープの切除のほか、注射をしたり、止血したり、飲み込んだ異物を回収することができる。
内視鏡と処置具の発達、そして医師の手技向上で、近年、内視鏡治療は長足の進歩を遂げた。以前は内視鏡治療で取り除けるのは小さな癌に限られていたが、最新のESD(内視鏡的粘膜下層剥離術)と呼ばれる手技(下図)では、2cm以上の早期癌の治療も可能になっている。外科開腹手術と比べ、体への負担が少なく、患者は短期間で日常生活を取り戻せる。
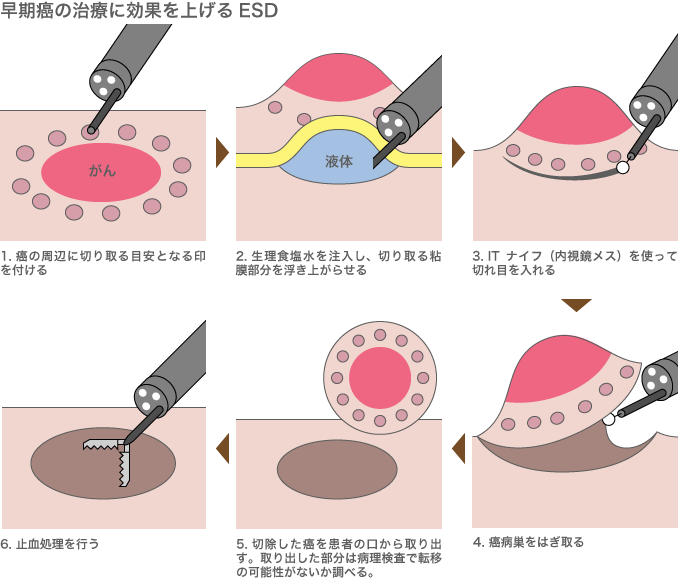 ESDは、内視鏡によって行われる最新の手術技法。以前のEMRと呼ばれる手技では投げ縄状の処置具で腫瘍をつまんで切除していたため、切除できる腫瘍の大きさが限られていた。ESDでは、内視鏡メス(ナイフ)を使って切除することで、2cm以上の腫瘍にも対応できる。日本では、すでに胃癌患者の4人に1人がこのESDによる治療を受けられるという。 参考文献:『ガンを切らずに治す内視鏡治療「ESD」がわかる本』講談社
ESDは、内視鏡によって行われる最新の手術技法。以前のEMRと呼ばれる手技では投げ縄状の処置具で腫瘍をつまんで切除していたため、切除できる腫瘍の大きさが限られていた。ESDでは、内視鏡メス(ナイフ)を使って切除することで、2cm以上の腫瘍にも対応できる。日本では、すでに胃癌患者の4人に1人がこのESDによる治療を受けられるという。 参考文献:『ガンを切らずに治す内視鏡治療「ESD」がわかる本』講談社
仕組みはシンプルだが、特許とノウハウの固まり
 光源は強力な明るさのキセノンランプ:ビデオスコープシステム本体には、先端のライトに送る光を作る光源ユニットと、CCDからの画像を処理してモニタに映すビデオプロセッサなどがある。真っ暗な臓器のなかで鮮明な色を見るために、光源には戦車のライトに使われるような強力な明るさのキセノンランプが使用されている。
光源は強力な明るさのキセノンランプ:ビデオスコープシステム本体には、先端のライトに送る光を作る光源ユニットと、CCDからの画像を処理してモニタに映すビデオプロセッサなどがある。真っ暗な臓器のなかで鮮明な色を見るために、光源には戦車のライトに使われるような強力な明るさのキセノンランプが使用されている。
内視鏡の先を曲げる仕組みは、管に埋め込まれたワイヤーを引っ張るというシンプルなもの。内視鏡スコープの基本的な構造は、ここ20年でほとんど変化が無い。しかし、ビデオスコープシステムの細かい仕組みや材質に関しては多数の特許やノウハウがあるという。オリンパスは、どこにどんな特許が使われているのかをほとんど公開していないが、特許庁の資料によれば、内視鏡関連の特許出願件数に関して同社は飛び抜けて多い。
一見すると単なる黒い樹脂に見えるスコープ挿入部の外観素材もノウハウの固まりだ。「内視鏡スコープの挿入部は細くて軟らかい方が患者さんの負担は少ないと思いますが、あまり軟らか過ぎると挿入しにくい場合もあります。挿入に適したほど良い硬さとしなりを得るために、様々な素材を組み合わせた独自の配合があります。使う材料は人体に安全な物に限られます」
近年、注目されている技術が、特殊な光を使った観察技術だ。同社の「NBI(Narrow Band Imaging)」という技術(下画像)は、青と緑の狭い波長の光を当てることで、通常光では見づらい血管をくっきりと浮き上がらせて診断を容易にする。使用する光の波長そのものが特許対象で、診断に使える光の波長を探す競争が、メーカー間で繰り広げられている。
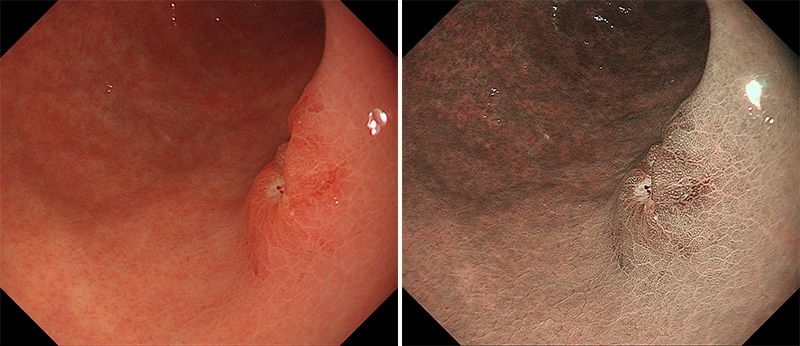 血管が浮き上がって見える「NBI」(Narrow Band Imaging) 通常光では、臓器のピンク色に埋もれて血管が見づらい(左画像)。波長415nmの青い光と540nmの緑の光を当てることで、血管を見やすくする(右画像)。画像提供:京都第二赤十字病院消化器内科・河村卓二氏
血管が浮き上がって見える「NBI」(Narrow Band Imaging) 通常光では、臓器のピンク色に埋もれて血管が見づらい(左画像)。波長415nmの青い光と540nmの緑の光を当てることで、血管を見やすくする(右画像)。画像提供:京都第二赤十字病院消化器内科・河村卓二氏
プロの繊細な感覚に応える
内視鏡を扱う医師は、挿入時の滑りや力を加えた時のしなりなど、機器の微妙な使いやすさに強いこだわりを持つ。例えばESDのような内視鏡手技では、モニタ画面を見ながら軟らかい内臓を相手に内視鏡スコープの先端から出した処置具を操作することになる。極めて繊細な動きが要求されるわけで、意のままに操作できないと、処置具が臓器を傷つけてしまう可能性もある。感覚的な精度の要求値が高くなるのも当然だ。
“使いやすさ”に関する医師の評価には、具体的な表現だけでなく、時には「ちょっと引く雰囲気が弱い…」といった抽象的な言葉で表現されることもある。エンジニアには、医師の意図を読み取り、それを医療機器に反映するする力が求められる。
「様々な医師の評価を最終製品にまで反映する技術やノウハウは、日本企業の得意とするところだと思います。いろいろな条件でも同じように使いやすい内視鏡作りに取り組んでいます」。同社の消化器内視鏡は主に国内工場で生産。安定した品質を維持するために、日本企業の細かい製造管理技術が活かされている。
医師の評価に応えるという点は画質も同じだ。「当初、ビデオスコープ技術では、米国メーカーが先行しました。オリンパスが追い抜くことができた理由のひとつは、“病気を見つけるための鮮明な画質を”という医師の要求に応えることができたからです」。例えば、医師がピンク色の内臓にある赤い血管の状態を注意深く観察するためには、微妙な色合いの再現がとても重要なことが分かる(NBIの画像参照)。ただ、内視鏡に求められる画質は一般のデジタルカメラに求められる高画質とは違う。必要なのは、医師が病気を見つけやすい、診断や治療に適した高画質だ。ここもやはりノウハウがモノを言う。
60年以上の積み重ねがトップシェアに繋がった
内視鏡に限らず、機能だけでなく使いやすさでの差別化が図れるメーカーは強い。特にプロユースのツールでは、いったんその道具の使い心地に慣れたユーザーは、多少の機能やコスト差では他社に乗り換えようとはしないからだ。「消化器内視鏡に関しては、急に画期的な変化が起きるとは考えていません。私どもはこれまで通り、内視鏡開発・製造のレベルを地道に上げていくだけです」と山岡氏。
世界初の胃カメラを実用化して以来、60年以上にわたり医師のニーズに応え続けてきたことが、今のオリンパスの世界シェアに繋がっているに違いない。
■コラム 1950年代に作られた「胃カメラ」
 オリンパスの内視鏡技術の礎となった「胃カメラ」。わずか数センチの先端部にレンズ、フィルム、フラッシュなど、ほぼすべてのカメラ機構が収まっている。終戦から間もない1940年代後半に東大病院の医師からの提案で開発がスタート。フィルムの調達にさえ苦労する中で実用化にまでこぎ着いた。ファインダーは無く、現像するまで何が撮れているかは分からない。医師は真っ暗な部屋で撮影し、お腹の皮膚を通して見えるフラッシュの光を頼りにどこを撮影したかを推測していたという。この開発や実用化を通じて、医師との協力関係や、修理・サービス体制など、同社の医療事業の基礎が作られた。
オリンパスの内視鏡技術の礎となった「胃カメラ」。わずか数センチの先端部にレンズ、フィルム、フラッシュなど、ほぼすべてのカメラ機構が収まっている。終戦から間もない1940年代後半に東大病院の医師からの提案で開発がスタート。フィルムの調達にさえ苦労する中で実用化にまでこぎ着いた。ファインダーは無く、現像するまで何が撮れているかは分からない。医師は真っ暗な部屋で撮影し、お腹の皮膚を通して見えるフラッシュの光を頼りにどこを撮影したかを推測していたという。この開発や実用化を通じて、医師との協力関係や、修理・サービス体制など、同社の医療事業の基礎が作られた。
取材・文=木村 菱治